
こんにちは 介護ラボのkanaです。今日は「認知症の理解」の中から『認知症の人への食事ケア』について、昨日と今日の2回にわけて書いていきます。
食事中眠る、ぼんやりする原因として考えられる3つのこと
Contents
1.食事行為
1⃣認知期の障害
2⃣咀嚼と食塊形成の障害
3⃣嚥下の障害
4⃣失行に対するケア
5⃣失認に対するケア
6⃣人間関係のケア
7⃣食事中口を開けてもらえない人へのケア
8⃣食事中眠る、ぼんやりする原因として考えられる3つのこと
(1)眠っている、ぼんやりしている
(2)反応が殆どない(1点を見つめているなど)
(3)終末期
9⃣食後のケア
1.食事行為
1⃣認知期の障害

食事をする際には、食事にふさわしい座位姿勢・背面開放端座位を援助することが必要です。そのためには、その人の身体に応じた高さの椅子や机の工夫が必要になります。
足底を床に付け、少し前かがみになり、足床に体重をかけることで脳内の脳幹網様体へ信号が伝わり、覚醒水準が上がります。
認知症の人は、特に覚醒水準を上がることで注意障害や食事動作の遂行機能障害などを防ぐことが出来ます。
食べる準備が整うと、お膳や食卓に「どんな食材があり、何から食べようか」と考える時間である認知期が始まります。しかし失認がある場合は、この、「認知期」が確立できず、食事動作が始まりません。
- 脳幹網様体とは?
-
脳幹内にある神経線維が網目状をなす神経系で、筋の緊張・運動の協調をつかさどり、意識の水準を維持します。
- 「好物を用意する」
- 「なじみの献立である」
- 「彩の良い盛り付けを行う」
- 「良い香りがする」
- 「お皿の雰囲気が良い」
など、視覚や嗅覚に働きかけることが重要です。
また、ミキサーにかけてある、過度に刻んであるといった食事形態から食事と認識できないこともあります。
なるべく食事だとわかる形状である常食にする必要があります。
他にも、
- 白白の茶碗に白米を盛り付けると食べれない「視覚認識障害」
- 脳血管障害の後遺症で左・右片麻痺のある人がお膳の右・左側の物ばかり食べる「半側空間無視」
もみられます。
こうした場合、色の付いた茶碗を使用して白米だとわかるようにしたり、左・右側の見えている範囲を確認し、認識できている範囲へお膳を置くようにします。
「認知期」が整ったら食べる動作となります。
2⃣咀嚼と食塊形成の障害
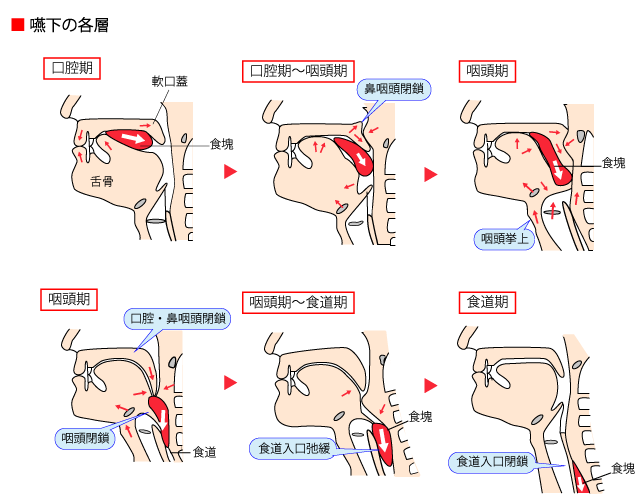

口に運んでからは、「咀嚼」「食塊形成」へと進んでいきます。認知症の人は、義歯(入れ歯)がきちんと調整出来ていないことが多くみられ、そのため「咀嚼」が十分にできず、いつまでも噛み続け「食塊形成」へ進まない人もいます。
あるいは、食事途中で義歯を外し、机やお膳の上に置く人もいます。
認知症の人は、感覚を言葉で説明することが難しいこともあるため、介護福祉職は歯科医師と連携して義歯の調整を行う必要があります。
「咀嚼」や「下の動き・唾液の分泌」が不十分だと舌苔が付着し、さらなる口腔トラブルを引き起こす原因になります。口腔ケア等介護福祉職が適宜サポートし、口腔内のトラブルを予防する視点も重要です。
- 舌苔とは?
-
口内の粘膜から剥がれ落ちた細胞や食物のカスなどが舌の表面に付着した物。細菌が潜んでいることもあり、口臭や味覚異常の原因となります。
3⃣嚥下の障害

アルツハイマー型認知症の終末期や脳血管障害の後遺症などで、嚥下機能が低下した人に対して刻み食を提供することがみられますが、かえって誤嚥を招くことがあります。
むしろ「食材を柔らかく煮る」、一律に刻むのではなく「様子を見ながら適切な大きさに切る」「餡をかける」などの工夫をすることが望まれます。
市販の柔らかい食事のレトルト食品も充実していますので、嗜好を見ながら活用することも考えます。
また、「介助による食事摂取は、自立による食事摂取より誤嚥を引き起こす(深刻なむせが起こる)率が高い」という研究データもあります。
座位姿勢を整えて、適切な食事形態の工夫をし、ゆっくりと自分のペースで食べられる工夫をすることが誤嚥防止に繋がります。

4⃣失行に対するケア

認知症の人の中には、手に運動障害がないにもかかわらず、箸やスプーンなどを使わず、手づかみで食べるといったことがみられます。これは箸だとわかっていても、箸やスプーンなどの使い方が分からなくなった状態で「失行」と呼ばれるものです。
介護福祉職が箸やスプーン等を手に持ってもらうよう援助し、食べることを促すことが有効な人もいますが、箸を使うことを強要せず、
- ご飯をおむすびにしたり、俵型にする
- 手巻き寿司風にする
- 主食をパンにする
など、手でつかんでも違和感のない状況をつくる発想も重要です。
5⃣失認に対するケア


認知症の人は、ご飯やおかず、みそ汁などを混ぜ合わせてしまい食べようとしないことがあります。こうした状況を「食事をもてあそぶ」と表現することがあります。
その原因として、食物だと認識できなくなっている「失認」であることや、一連の動作をうまく行えない「失行」があります。
いつも「食事をもてあそぶ」行為がみられ、全く食べていないのであれば低栄養や脱水に繋がり、最悪の場合、生命にかかわる状態になっているはずです。
もしそうでないならば、必ず食べたり飲んだりしている場面があるはずです。
「食事をもてあそぶ」場面に着目するのではなく、どういう状況だと食べたり飲んだりするのかに着目することが解決策になります。
「空腹である」または「便秘していない」に加えて、好物を用意してみたり、気心知れた人と食卓を囲むことも大切です。
ほかにも、テレビの音や食器がぶつかる音などの耳障りな音がしない、食事中に目の前を他の人が横切ったりしない、過度に「食べてください」などの声掛けをしないといったその人のペースで食事に注意や関心・興味を向け続けられる状況、環境を整えることが必要です。
また、器が自分の物か、他人の物か識別がつかないことがあり、他者の物を自分の物だと思い込み食べることもあります。
- お膳を活用し識別しやすくする
- 食卓を囲む人との距離感を調整する
- 介護者も一緒に食事をする
などの工夫をします。
6⃣人間関係のケア

施設や通所介護・デイサービスなどでは、家族以外の人と食事をします。本来、他者と一緒に食べる会食の機会は、人間関係を深める時間でもありますが、認知症の人は、食事の途中で我慢できず、急に立ち上がり席を離れることや、イライラしはじめ興奮して他者とトラブルになることがあります。これは『前頭葉』に障害がある場合、感情のコントールがうまくいかないことが原因です。
多くの場合、他者からの命令・指示といった刺激や孤独といった社会心理的状況が主な原因となります。
例えば次のような場面がみられます。
- 自分のペースで食事をしている認知症の人に、介護者が「おかずがここにも残っていますよ」と言葉を掛けながら器の位置を変えた時に急に怒り出し席を立った。
- 食卓を囲む周りの人から「こぼさないで食べてください」と食べ方を指摘されたら怒り出した。
これらは、他者からの言葉や好意がその人にとっては指示・命令されたと感じることで起こります。
また、食卓を囲んでいた周りの人が食べ終えてそそくさと席を離れ1人ぼっちになり孤独を感じると、じっとしていられなくなり席を離れるということもあります。
原因を探り取り除くことがカギとなります。
- 「食事中に介護者が不必要に器の位置を変えない」
- 「周りの人が自分は食べ終わっても待ってくれている」
- 「食べこぼしや食べ残しがあっても注意されない」
- 「食事を共にする仲間として受け入れられている」
など、安心して食事と向き合える人間関係づくりが大切です。
7⃣食事中口を開けてもらえない人へのケア

認知症の人の食事介助中、口を開けてもらえないという場面に遭遇することがあります。
どの状態であるのかをしっかりと観察して、適切に対応することが大切です。
8⃣食事中眠る、ぼんやりする原因として考えられる3つのこと

- 意欲低下、脳自体が疲れやすいために起こる
- 脱水により健康状態が良くないために起こる
- 座位姿勢の影響。足底に体重がかかっていない姿勢(車いすのフットサポートに足を乗せているなど)
(1)眠っている、ぼんやりしている

上記の❶~❸を参考に状況をアセスメントします。ちなみに、高齢者の場合、体重の約半分が水分と考えられており、個体差はあるものの、その水分の1~2%が喪失した状態が続くと「意識障害」であるボーっとするや眠るなど、が起こると考えられています。
まずは水分摂取がカギとなります。
液体状の水分が摂れないようであれば、ゼラチンで固める、かき氷等のシャーベット状にしてみる、など飲み込みやすい形状にしたり、食事が少しでも食べられるようであれば、水分を多く含んだ献立にするなど工夫します。
(2)反応が殆どない(1点を見つめているなど)

食事にこだわり過ぎず、認知症の人がその他の生活場面で興味・関心を示す、五感をフル活用する要素を投げかけて「眼球運動」を引き出します。
そうすると、食事の場面でも眼球運動がみられるようになり、食事が適切に行えるようになります。
また、食事の場面ではきちんと義歯を装着することも必要です。聴覚や視覚、嗅覚に食事だという情報をしっかり届けることでも眼球運動がみられるようになります。
(3)終末期

人生の最期が近づくと食事が摂れなくなります。認知症の人は、言葉での意思表示が難しい場合があり、口を開けないことで「食べたくない」と意思表示をすることがあります。
食事が摂れなくなり体重が減った、BMI(体格指数)が低下したなどの変化が見られたら医療職と連携し、家族などと最期の過ごし方について話し合う必要があります。

他の『終末期』記事はこちらから・・・
【①終末期】人生の最終段階に関する3つの捉えかた vol.326
【②終末期】ターミナルケアの3つのポイントとは?? vol.327
【①最期のとき】キューブラーロスの終末期にある人の5つの受容プロセス vol.328
【②最期のとき】家族の負担軽減とグリーフケアについて vol.329
【危篤状態】終末期から臨終期における身体機能の変化 vol.330
【臨終期の対応】終末期から臨終期における4つの身体機能の変化 vol.331
【終末期】呼吸困難や疼痛緩和時の医療と介護の連携 vol.332
【多職種連携】終末期における多職種9つの役割 vol.333
【①高齢者・認知症の人の終末期医療と介護】終末期の定義とは? vol.403
【②高齢者・認知症の人の終末期医療と介護】アドバンス・ディレクティブとは? vol.404
9⃣食後のケア

認知症の人は、さっき食事したばかりなのに「食べていない」ということがあります。これは『記憶障害』による言動なので説得しようとしても効果が得られないことが殆どです。
この場合は、否定や注意をするのではなく「食べていない」と訴える気持ちを受け入れる必要があります。
会食を心掛け、ゆっくりと楽しみながら食事をすることで気持ちが満たされ、改善することも多くあります。1人ぼっちで食べる、食べるのが速すぎると気持ちが満たされません。
また、食べ終わってもすぐに下膳しないで、お膳を前にして会話をすることや、食後の飲み物を提供してから下膳することで改善することもあります。認知症の人の能力に応じて、後片付けを一緒に行うことも有効です。

他の『食事』記事はこちらから・・・
【1日に必要な栄養素】食事に関連したこころのしくみ vol.89
【摂食嚥下の5分類】食事に関連したからだのしくみ vol.90
【①調理の介護】8つの調理介助の手順 vol.471
【②調理の介護】家庭で出来る食中毒予防の6つのポイント vol.472
【①自立に向けた食事介護】摂食・嚥下の5つの流れ vol.488
【②自立に向けた食事介護】嚥下機能が低下した人が食べにくい5種類 vol.489
【③自立に向けた食事介護】利用者の尊厳を守る・利用者主体の6つの原則 vol.490
【④自立に向けた食事介護】食卓で行う介助の16の手順と留意点・概要 vol.491
【⑤自立に向けた食事介護】座位保持が難しい利用者のベッド上で行う21の介助方法 vol.492
【⑥自立に向けた食事介護】アイスマッサージと唾液腺マッサージ vol.493
【⑦自立に向けた食事介護】10の他職種の役割と介護福祉職との連携 vol.494

他の『認知症』記事はこちらから・・・
【認知症とは何か?】定義と診断基準、認知症状の全体像について vol.65
【①認知症の病理】脳の構造と症状との関係 vol.69
認知症の人の心理【不安・喪失感を抱く理由】vol.91
【パーソンセンタードケアとは?】5つの葉と3つのステップ vol.92
【①BPSDの定義】4つの分類と100以上の行動症状 vol.199
【②BPSD】5つの介入困難な背景要因と7つの介入可能な背景要因 vol.201
【③BPSD】11個の主要なBPSD・個別の背景因子について vol.202
【①認知症の中核症状とは?】記憶障害・見当識障害・遂行機能障害について vol.211
【③認知症の中核症状:失語・失行・失認】病識保持事例と病識低下事例の比較 vol.213
【認知症ケアの現状】基本的人権の理解と3つのケアの視点 vol.394
【認知症ケアにおける4つの関わり】事例を通して本人の望む生活と尊重した関りを考える vol.395
【バリデーションとは?】認知症ケア・6つの基本的態度と12の基本テクニック vol.397
【当事者の思い】認知症の人の気持ちに影響を与える5つの要因 vol.483
【①認知症による体験が生活に及ぼす影響】記憶障害の4つの特徴 vol.484
【②認知症による体験が生活に及ぼす影響】失行や失認、五感の変化について vol.485
【①認知症の人の思いを尊重する】7つのサポート方法 vol.486
【②認知症の人の思いを尊重する】自信を持たせるために必要な3つのポイントvol.487
【認知症の特性】認知症の人を理解するために必要な4つのこと vol.495
⭐気になるワードがありましたら、下記の「ワード」若しくは、サイドバー(携帯スマホは最下部)に「サイト内検索」があります。良かったらキーワード検索してみて下さい(^▽^)/
ADL QOL グループホーム ケーススタディ コミュニケーション ノーマライゼーション バリアフリー ブログについて ユニバーサルデザイン 介護の法律や制度 介護サービス 介護予防 介護保険 介護福祉士 介護福祉職 他職種 住環境整備 入浴 入浴の介護 医行為 喀痰吸引 地域包括ケアシステム 多職種 尊厳 感染症 支援 施設 権利擁護 社会保障 福祉住環境 福祉住環境整備 福祉用具 経管栄養 老化 脳性麻痺 自立支援 視覚障害 認知症 誤嚥性肺炎 障害について 障害者 障害者総合支援制度 障害者総合支援法 食事 高齢者
に参加しています。よかったら応援お願いします💛
Twitterのフォローよろしくお願いします🥺
